業務内容 SERVICE
検査サービス
アジア準訳は皆様の健康を守り、未知の感染症が人類の健康にとって最大の脅威とならないよう取り組んでいます。
現在の臨床現場における一般的な検査では、病原微生物の検出に関して以下のような多くの課題があります
- 検出対象の微生物種が限られている(「限定的」)
- 検出感度が低い(「低い」)
- 結果が出るまでに時間がかかる(「長い」)
これにより、臨床医は診断と治療の最適なタイミングを逃してしまうことが少なくありません。
アジア準訳では、最先端のシーケンス技術、専門チーム、高度な研究開発能力、安全な検査環境を活かし、政府認可を受けた高品質で迅速な科学的ソリューションを臨床現場へ提供しています。
現在、アジア準訳は台湾衛生福利部(TFDA)の認証を受けた「百微解 APGseq」を提供しています。このサービスは次世代シーケンス(NGS)技術を用いて感染症患者の検体中のすべての遺伝情報を解析し、一度の検査で2万種類以上の病原体を網羅的に分析可能です。
また、今後は新しいターゲット型NGS(tNGS)パネルも提供予定であり、従来の方法では検出が困難な病原体をより高感度に捉え、臨床の多様なニーズに応えることを目指しています。
APGseq 病原体解析サービス、技術的な特長
感染病原遺伝子シーケンシング / APGseq - Clinical Metagenomics Sequencing
感染症と従来の検査の課題
世界保健機関(WHO)の統計によると、感染症は全世界の死因の25%以上を占めており、特に敗血症、髄膜炎、肺炎、免疫不全の患者では致死率が非常に高いです。
しかし、これら重症患者に対して従来の病原体検査の検出率は30〜50%程度にとどまり、多くの制限があります。これにより、医師は病原体の特定ができず、経験に基づく抗生物質投与を余儀なくされることがあり、適切な治療が遅れます。
アジア準訳ではこの問題に対し、「百微解 APGseq」サービスを提供しています。科学的根拠に基づいた画期的な検査ソリューションです。
百微解 APGseq とは?
「PCRが釣り竿なら、mNGSは漁網のようなものです」
百微解 APGseq は、メタゲノム次世代シーケンス(mNGS)技術に基づく、包括的・精密・迅速な感染病原体検査サービスです。高いシーケンス深度と、アジア準訳独自の病原体データベースにより、従来の臨床検査の限界を突破し、1回の検体解析で数万種の病原体を網羅的に検出可能です。
検体到着から24時間〜48時間以内に結果を提供し、医師が迅速に診断・治療方針を決定できるようサポートします。
従来の検査と異なり、「培養不要」「仮説不要」「包括的な病原体検索」を実現。感染症は急性疾患であり、迅速な対応が命を左右します。
百微解 APGseqは、重症・急性・原因不明の感染患者にとって、最初の正確な診断と治療を可能にする強力なツールです。

従来の臨床感染検出技術との比較
APGseq(mNGS)サービスのプロセス
-
- STEP
01
患者同意書 
- STEP
-
- STEP
02
患者の検体を収集する 
- STEP
-
- STEP
03
標本の前処理 
- STEP
-
- STEP
04
APGに回収を依頼する 
- STEP
-
- STEP
05
回収 
- STEP
-
- STEP
06
登録 
- STEP
-
- STEP
07
抽出してライブラリの作成 
- STEP
-
- STEP
08
mNGS & バイオインフォマティクス解析 
- STEP
-
- STEP
09
レポートを送る 
- STEP
-
- STEP
10
結果照合 
- STEP
検体納品後、レポートは48時間以内に提供されます
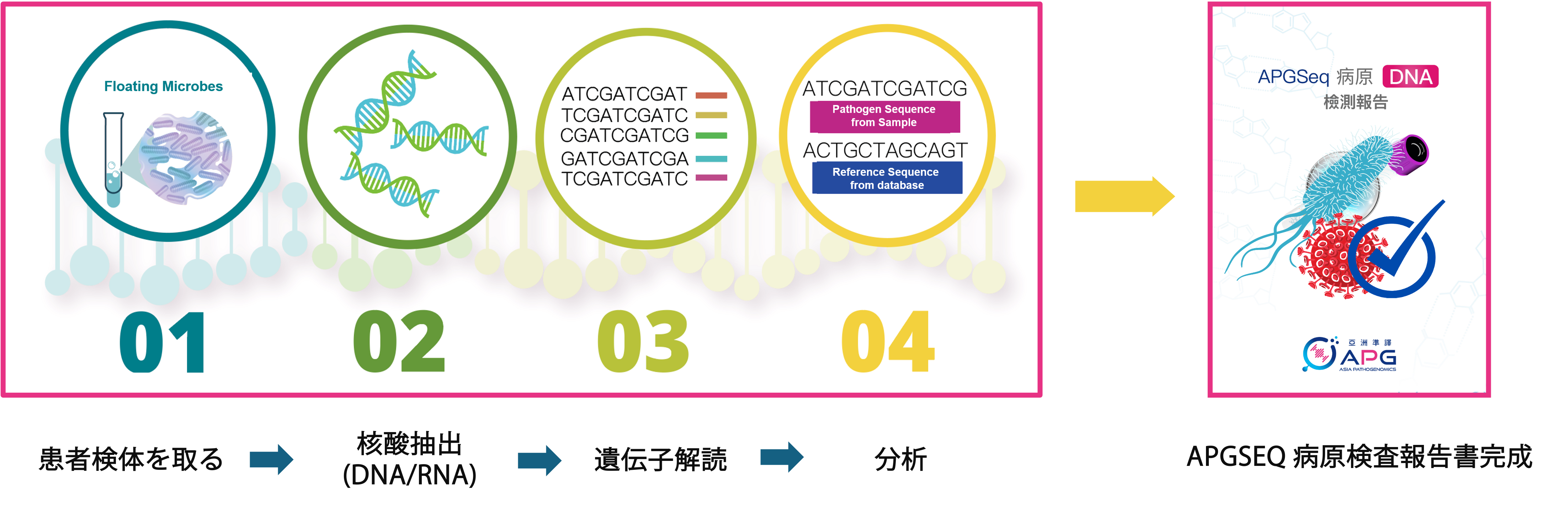
mNGSはどのように機能するのですか?
製品の優位性
包括性INCLUSIVITY
27,000種以上の細菌、真菌、ウイルス、寄生虫を1回の検査で網羅的に検索
精度ACCURACY
従来の検査と比較して、台湾における臨床データでは62%の検出率向上を実証
迅速性PROMPTNESS
検体到着から24〜48時間以内にレポートを提供し、臨床判断をサポート
プラン比較
4,000万
非RNAウイルス感染が疑われる症例に適用
BALF(気管支肺胞洗浄液)
1億
NTM/MTB感染が疑われる、または血液等の高ヒトDNA含有検体
組織、BALF、血液
8,000万
多重感染やRNAウイルス感染の可能性がある難解症例
組織以外すべて
※シーケンスデータ量は検出感度に直接影響し、多いほど感度が向上します。
よくあるご質問(FAQ)
※医療従事者向けとなります
- どのような患者がこの検査に適していますか?
- 担当医による診断と評価の結果、検査の臨床的必要性が認められた感染症患者が対象です。
たとえば、以下のようなケースが該当します。- 病状の進行が急速な場合
- 重症の感染症が疑われる場合
- 通常の病原体検査では診断が困難な場合
- 検査の方法とステップ
- 百微解 APGseq 感染病原体遺伝子シーケンシング検査は、以下の5つのステップで構成されています。
-
- 1抽出
- 感染症患者の検体からすべての核酸(DNA/RNA)を抽出
-
- 2ライブラリー構築
- Shotgun法(酵素処理)により核酸を断片化し、認識可能なバーコードを付与
-
- 3シーケンシング
- 光学検出技術により、準備した核酸断片を次世代シーケンサーで解析
-
- 4解析
- 得られた配列データをバイオインフォマティクス処理し、病原体データベースと照合
-
- 5報告
- 医療検査技師が解析結果を再確認し、最終報告を作成して医療機関に提出
-
- 検体の提出方法とフロー
-
-
- 1担当医との相談
- 臨床検査のニーズを担当医と十分に話し合い、適切な検査サービスのプランを選択します。
-
- 2検体採取
- 担当医の判断に基づき、感染部位に応じて以下のような検体を採取します。
例:血液、肺胞洗浄液(BALF)、組織サンプルなど
-
- 3検体提出
- 本検査は、認証を受けた外部検査機関(精密医療分子検査研究室、登録番号:LDT0014)によって実施されます。
検体は「アジア準訳分子検査ラボ」へ送付されます。
-
- 4検査期間
- 検体が認証検査室に到着してから3営業日以内に、研究室版の検査報告が医療機関へ送付されます。
-
- 5医師による確認
- 医療機関の報告署名医師が内容を審査した後、院内正式版の検査報告が担当医および関連部署へ提供されます。
-
- 検査にリスクはありますか?
- どのような医療処置にもリスクはゼロではありません。本検査には以下のような既知のリスクが存在します。
- 検出限界の存在:微生物の種類により、検出限界はおおよそ1~678 cells/500μL と異なり、それ以下では検出されない可能性があります。
- 陰性でも感染否定にはならない:特定の病原体が報告で検出されなくても、検査対象外の病原体による感染を完全に否定することはできません。
- 抗菌薬使用の影響:検体採取前や採取中に抗感染治療を行っている場合、微生物量が減少し、検出率に影響する可能性があります。担当医と事前に相談してください。
- 検体不備の影響:採取部位の誤り、検体量の不足、溶血・凝血などの要因により、検査が失敗する、または再検査が必要になる可能性があります。
- 診断の限界:本検査の結果は診断・治療・医療判断の唯一の根拠とはなり得ません。他の検査と併用し、最終的な判断は担当医が行なってください。
- 技術的限界:現在の技術や検査原理、個人差により、最善の手順を行っても検出不能やエラーが発生する可能性があります。
- 検査報告はどうやって確認できますか?
- 医療法の規定により、検査実施機関の責任は報告書の作成までに限定されています。検査機関は報告に関する医学的解釈を行うことはできませんので、報告内容の解釈・診断・治療方針の決定については、必ず担当医と相談してください。

